Для пациентов с симптомами тазобедренного сустава МРТ имеет большое значение для ранней диагностики и лечения. Она может предоставить подробную информацию об анатомии тазобедренного сустава, включая информацию о кости, суставном хряще и окружающих мягких тканях, составляющих сустав. В данной статье также обобщены МРТ-проявления распространенных заболеваний тазобедренного сустава.
Тазобедренный сустав представляет собой шаровидный сустав, состоящий из головки бедренной кости и вертлужной впадины. За исключением центральной ямки, головка бедренной кости покрыта гиалиновым хрящом и доходит до места соединения головки и шейки бедренной кости. Суставная поверхность вертлужной впадины имеет серповидную форму, а суставной хрящ покрывает ее переднюю, верхнюю и заднюю области. Таз и проксимальный отдел бедренной кости являются резервными участками для красного костного мозга, поэтому сигнал костного мозга в тазу и проксимальном отделе бедренной кости обычно присутствует. неравномерно (рис. 1).
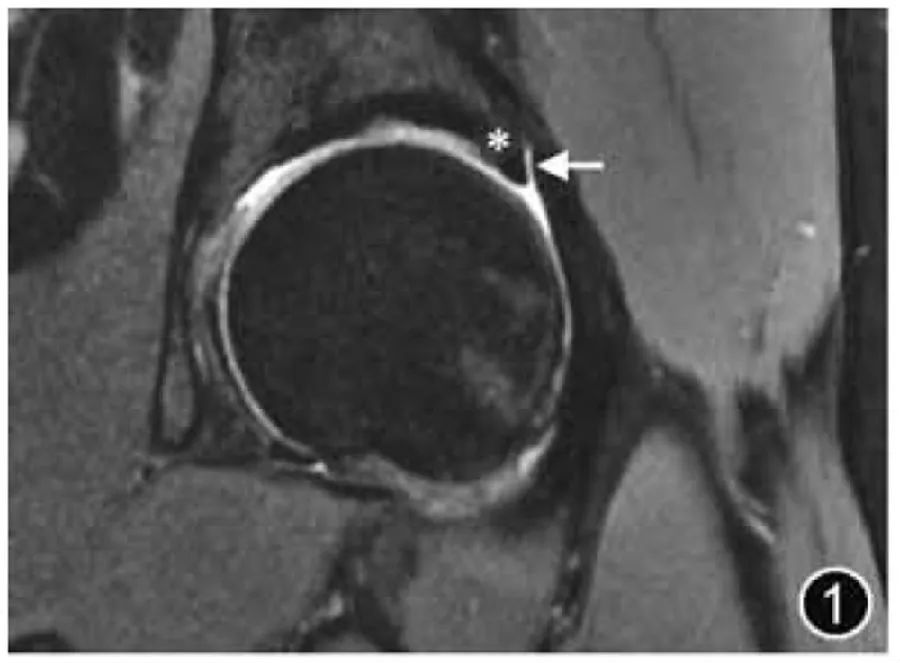
Рисунок 1. МРТ-изображение нормальной вертлужной губы. Корональная Т2-ВИ четко показывает капсулу сустава (↑) и переход губного хряща (*).
Ключевые моменты для МРТ-диагностики распространенных поражений:
ОА является наиболее частым заболеванием тазобедренного сустава и является результатом дегенерации суставного хряща, субхондральной кости и мягких тканей. МРТ может помочь выявить ОА тазобедренного сустава на ранней стадии и может использоваться для последующей оценки. Вообще говоря, ОА тазобедренного сустава диагностируется врачом и оценивается как легкий, средний и тяжелый. Другие более подробные системы оценки тазобедренного сустава на основе МРТ в основном используются для исследований, а не для рутинных клинических отчетов. Общие признаки визуализации, которые требуют внимания при ОА тазобедренного сустава, должны включать: морфологию костей вертлужной впадины, головки и шеи бедренной кости, гиперплазию костей и остеофиты, хрящевые и субхондральные кисты и отек, а также повреждение вертлужной впадины, суставной выпот, синовит и рыхлые тела и т. д. Следует отметить, что истончение суставного хряща врач может оценить визуально, без измерения (рис. 2).
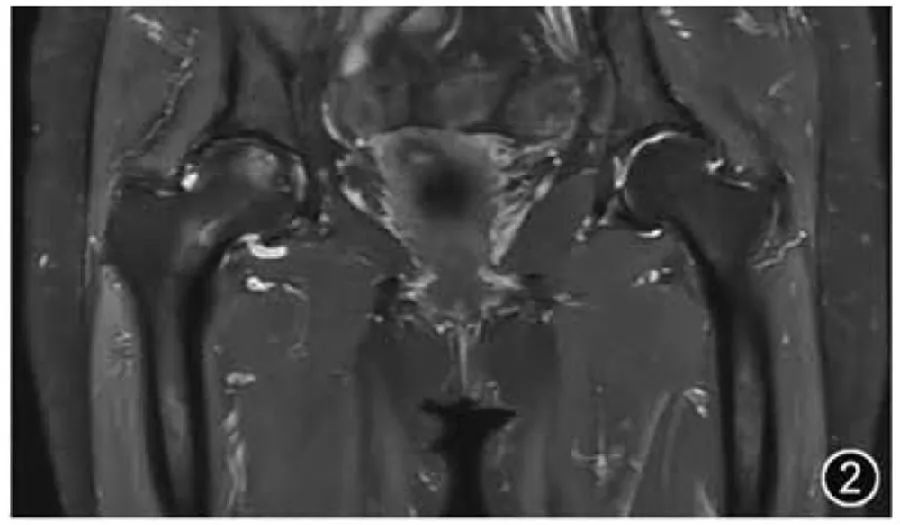
Рисунок 2. МРТ-изображения двустороннего остеоартрита тазобедренного сустава. Корональный Т2-ВИ показывает двустороннее сужение тазобедренных суставов и гиперплазию костей, а на головке правой бедренной кости можно увидеть очаговый отек костного мозга под суставной поверхностью.
Травма вертлужной губы. Травма вертлужной губы может быть вызвана травмой или может вызвать дегенерацию, износ из-за активности суставов и чрезмерных движений, DDH, FAI и другие морфологические аномалии тазобедренного сустава могут легко привести к травме губы. Чаще всего разрывы вертлужной губы возникают в передней или передне-верхней области бедра; изолированные разрывы задней губы встречаются реже; Местоположение разрыва губы вертлужной впадины следует описывать с помощью циферблата Бланкенбейкера или с использованием традиционных анатомических описаний, таких как переднее, передневерхнее и т. д. Разрывы губ можно разделить на частичные разрывы и разрывы лабрального соединения, и оба типа могут возникать одновременно. Если локализованный высокий сигнал наблюдается в губе, это диагностируется как повреждение губы. Следует сообщить об изменениях морфологии губы (истончение, гиперплазия), характера (дегенерация, износ) и степени повреждения губы (легкая, умеренная или тяжелая). ). Если наблюдается линейный высокий сигнал со стороны сустава губы через основание губы или в паренхиму губы, считается, что имеется разрыв (рис. 3). Расположение, тип, длина и наличие разрыва. Следует упомянуть о лабральном отделении. Если это связано с интралабральной или паралабральной кистой, необходимо описать размер и расположение.
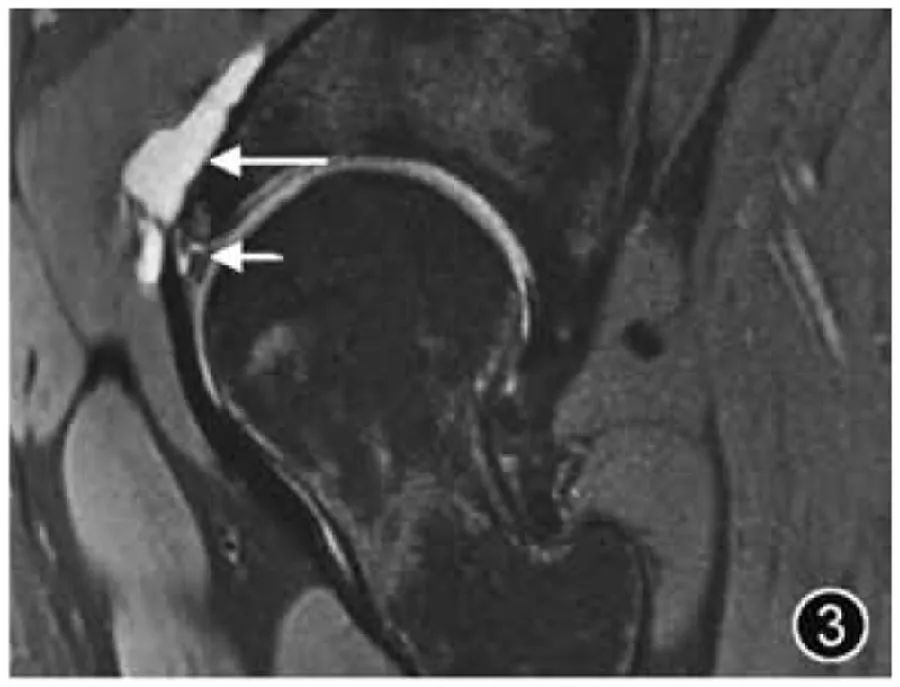
Рисунок 3. МРТ-изображение разрыва вертлужной губы. Корональный Т2-ВИ: разрыв латеральной верхней губы вертлужной впадины (короткий ↑), сопровождающийся образованием парагленоидной кисты (длинный ↑).
3.ФАИ: ФАИ вызывается контактом и столкновением проксимального отдела бедренной кости с краем вертлужной впадины, что может привести к поражению вертлужной впадины, верхней губы и хряща, вызвать боль и дисфункцию, а также может привести к раннему началу ОА. Патогенез ФАИ может быть обусловлен чрезмерным охватом глубокой вертлужной впадины (тип клещей, также известный как тип клещей) и/или недостаточной депрессией в месте соединения головки и шейки бедренной кости (тип кулачка, также известный как тип кулачка). Две анатомические аномалии часто возникают одновременно (гибридные). Визуализирующее лечение и оценка FAI должны сначала провести обзорное рентгенологическое исследование таза в передне-задней части. Пациенты с симптомами должны пройти обследование положения стрелки и компьютерную томографию для комплексной оценки морфологии вертлужной впадины, головки и шеи бедренной кости. МРТ также является важным средством комплексной оценки FAI, в основном фокусируясь на оценке степени и степени повреждения верхней губы и хряща. Передняя часть губы является основным местом повреждения FAI (рис. 4). Следует отметить, что диагноз ФАИ можно поставить только при одновременном появлении типичных визуализирующих признаков и клинических симптомов.
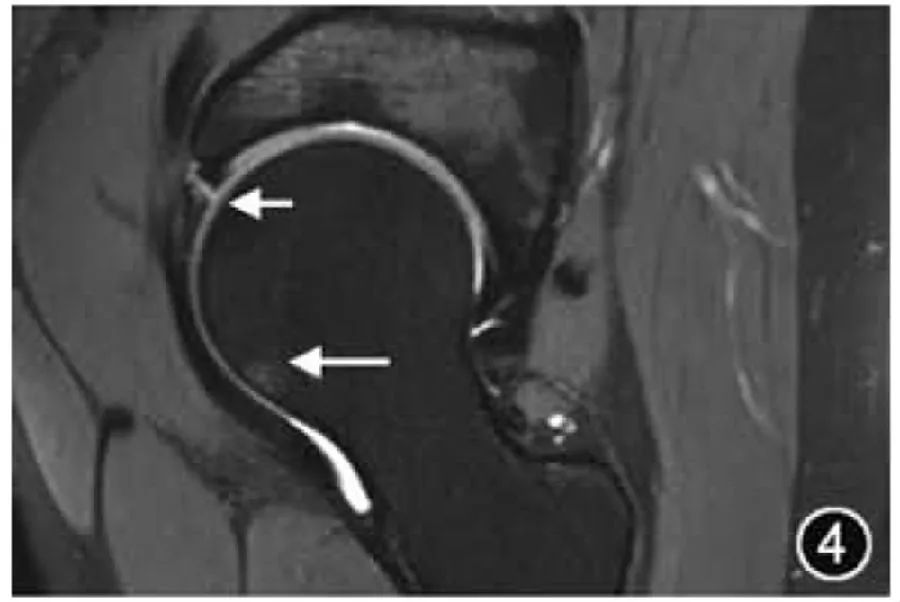
Рисунок 4. МРТ-изображение ушиба бедра. Корональный Т2-ВИ: разрыв латеральной верхней губы вертлужной впадины (короткий ↑), сопровождающийся отеком костного мозга в месте соединения головки и шейки бедренной кости (длинный ↑).
4.DDH: DDH – это заболевание, связанное с аномальным развитием головки бедренной кости и вертлужной впадины (рис. 5), в основном из-за относительно мелкой вертлужной впадины, что приводит к недостаточному охвату головки бедренной кости, что, в свою очередь, приводит к аномальному распределению нагрузки на суставы, нестабильности суставов, повреждение хряща и вторичный ОА тазобедренного сустава. Радиологи должны быть знакомы со структурами вертлужной кости, хрящей, связок и мягких тканей у младенцев и детей раннего возраста. При использовании МРТ для оценки ДДГ они должны оценивать ретроверсию диспластической вертлужной впадины и степень задержки оссификации. Головку бедренной кости можно обнаружить через оба бедра. Сравните и оцените. Основным преимуществом МРТ является возможность более точно визуализировать хрящевую вертлужную впадину и определить ее охват головки бедренной кости, чем обычные рентгенограммы. Поскольку у маленьких детей трудно определить центр головки бедренной кости, для оценки ДДГ на МРТ можно использовать остеоацетабулярный индекс и хондроацетабулярный индекс. Следует отметить, что при легкой ДДГ результаты измерения углов упоминать не нужно.
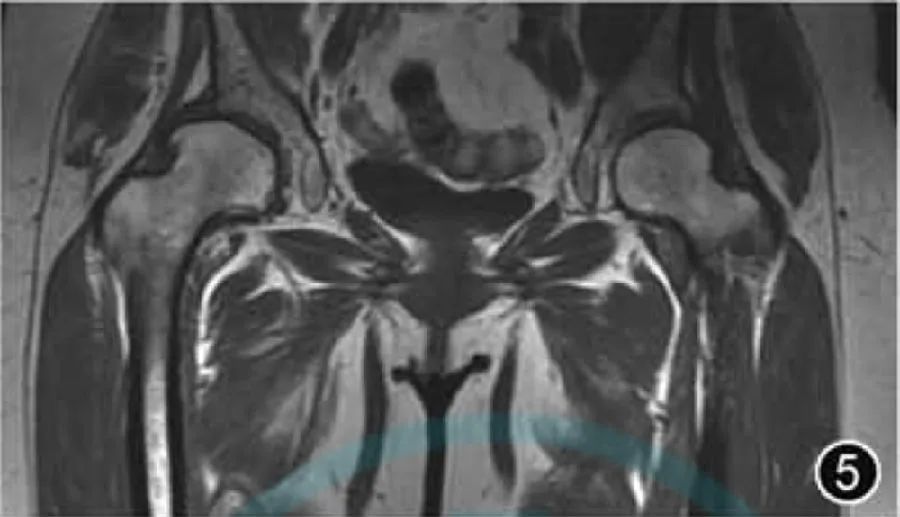
Рисунок 5. МРТ-изображение дисплазии тазобедренного сустава. Корональный Т1-ВИ демонстрирует несоосность суставной поверхности между вертлужной впадиной и головкой бедренной кости, а покрытие головки бедренной кости правой вертлужной впадиной значительно уменьшено.
5. Аваскулярный некроз головки бедренной кости. Поскольку аваскулярный некроз головки бедренной кости часто возникает двусторонне, при визуализационном исследовании следует выбирать МРТ обоих тазобедренных суставов, при этом особое внимание следует уделять оценке симметрии двусторонних тазобедренных суставов. Типичный аваскулярный некроз головки бедренной кости проявляется в виде субхондрального поражения в форме полумесяца с окружающим его краем со слабым сигналом на МРТ и характерным «признаком двойной линии» на Т2-ВИ (рис. 6). Необходимо описать локализацию и размер остеонекроза, предполагаемый процент пораженного объема головки бедренной кости (<15%, от 15% до 30%, >30%) и стадию поражения. Поскольку коллапс головки бедренной кости представляет собой более запущенное заболевание и необратимое повреждение, следует ли описывать коллапс головки бедренной кости (менее 2 мм – легкий, ≥2 мм – умеренный или тяжелый), а также наличие вторичного ОА бедра и фрагментации головки бедренной кости. должно быть описано. Основные сигналы остеонекроза можно использовать для оценки стадии. Сигнал жира указывает на поражение в сверхострой фазе или фазе заживления, сигнал о отеке костного мозга указывает на поражение в острой или подострой фазе, а сигнал остеосклероза указывает на поражение в хронической фазе.
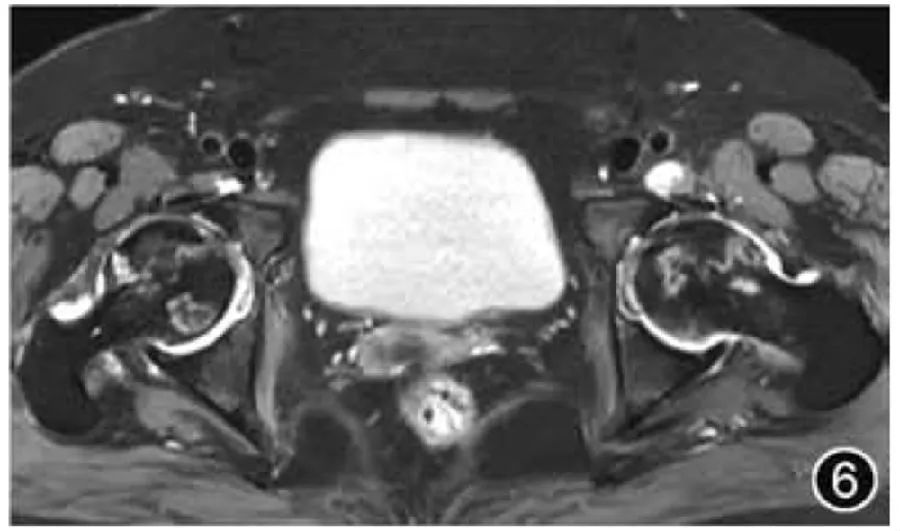
Рисунок 6. МРТ-изображение аваскулярного некроза головки бедренной кости. На поперечном сечении T2WI видны две полосы высокого сигнала с обеих сторон головки бедренной кости, высокие внутри и низкие снаружи, что представляет собой признак двойной линии.
6.Травмы мышц и сухожилий: на растяжения мышц приходится значительная часть всех острых спортивных травм. Сухожилия малой и средней ягодичных мышц чаще всего повреждаются в месте прикрепления тазобедренного сустава, а частичные разрывы встречаются чаще, чем в месте прикрепления. точка вставки встречается чаще. МРТ рекомендуется для лучшего понимания местоположения и степени поражения, прогнозирования времени восстановления, клинических исходов и другой соответствующей информации. В прошлом острые мышечные травмы обычно делили на растяжения (степень I), частичные разрывы (степень II) и полные разрывы (степень III). Хотя в настоящее время существует множество систем классификации и классификации мышечных травм, таких как классификация BAMIC, которые можно использовать для классификации травм, ценность их клинического применения еще предстоит уточнить (рис. 7).
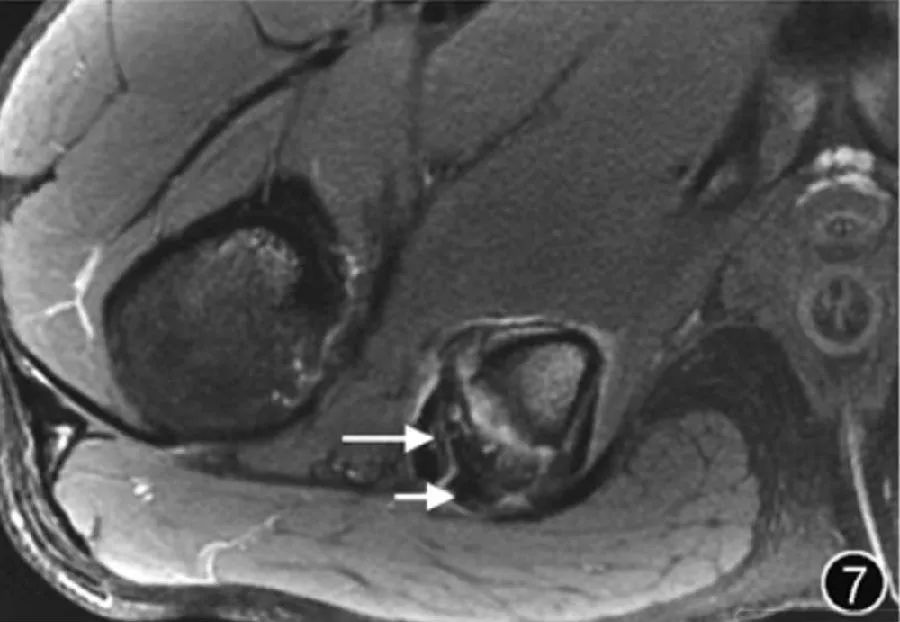
Рисунок 7. МРТ-изображение травмы сухожилия подколенного сухожилия.
На поперечном срезе Т2-ВИ на уровне седалищного бугорка можно наблюдать как сухожилие полуперепончатой мышцы (длинное ↑), идущее в передне-латеральном направлении, так и комбинированное сухожилие двуглавой мышцы бедра и полусухожильной мышцы (короткое ↑), идущее латеральнее седалищного бугорка. Утолщение с высоким сигналом.
7.Ишофеморальный импинджмент-синдром: Ишофеморальный импинджмент-синдром вызван ущемлением квадратной мышцы бедра между малым вертелом и седалищным бугорком, вызывая глубокую боль в ягодицах из-за сужения седалищно-бедренного пространства. У пациентов с симптомами аномальное сужение седалищно-бедренного пространства и отек квадратной мышцы бедра с атрофией или без нее указывают на синдром седалищно-бедренного импиджмента. До сих пор существуют разногласия по поводу критического значения для определения сужения седалищно-бедренного пространства, что может быть связано с анатомическими различиями и разными методами измерения у людей в разных регионах. Однако обычно считается, что седалищно-бедренное пространство составляет <15 мм и/или квадратная мышца. Расстояние до бедра <10 мм, возникает перелом седалищной кости. Вероятность ущемления бедренной кости выше (рис. 8). Если наблюдается отек квадратной мышцы бедра при отсутствии сужения седалищно-бедренного пространства, седалищно-бедренный импинджмент не следует рассматривать и следует рассматривать как причину растяжения, разрыва или денервации квадратной мышцы бедра.
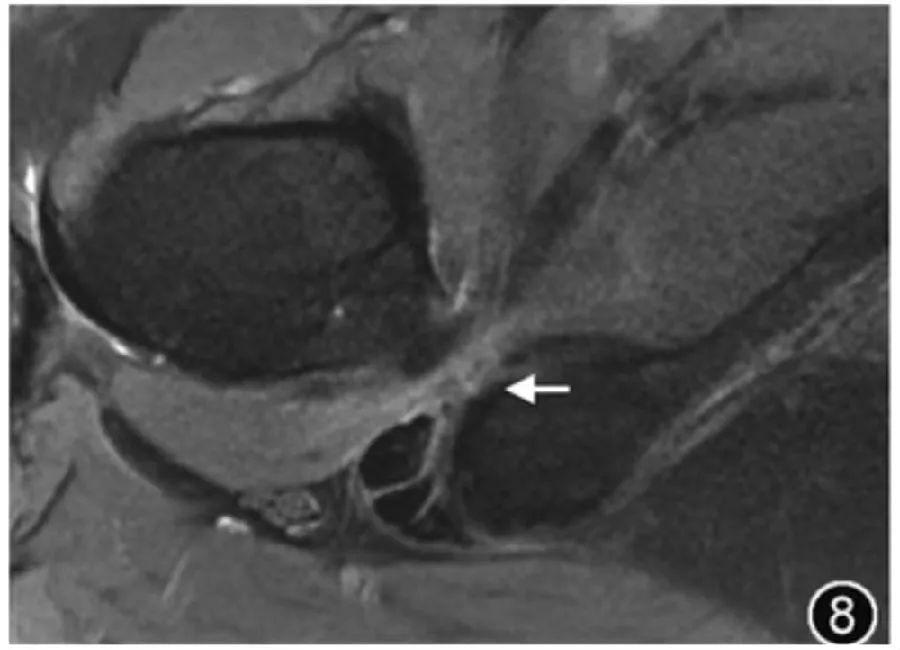
Рисунок 8. МРТ-изображение седалищно-бедренного воздействия. На поперечном срезе Т2-ВИ видно узкое бедренно-седалищное пространство шириной 6,4 мм, сопровождающееся отеком квадратной мышцы бедра (↑).
8.Послеоперационная оценка тазобедренного сустава: артроскопия тазобедренного сустава, хирургия губы, остеохондропластика (рис. 9) и эндопротезирование тазобедренного сустава широко используются у пациентов с травмами тазобедренного сустава. Остаточные или рецидивирующие разрывы верхней губы можно диагностировать, когда после восстановления губы наблюдаются значительные сигналы жидкости в суставную губу и/или соединение хрящевой губы. Во время последующего обследования после операции по замене тазобедренного сустава МРТ является наиболее точным методом визуализации для оценки перипротезного остеолиза и синовита. Она также позволяет оценить соответствующие сухожилия и нервно-сосудистые структуры в области хирургического вмешательства. Рентгенологическая оценка после замены тазобедренного сустава должна учитывать распространенные послеоперационные осложнения, которые в основном включают перипротезный остеолиз, расшатывание и смещение протеза, послеоперационную инфекцию, гемартроз, синовит, скрытые переломы, а также оссификацию участка, а также дегенерацию и разрывы окружающих мышц. сухожилия. При других операциях на бедре, таких как внутренняя фиксация переломов шейки бедренной кости, следует обратить внимание на наличие послеоперационных осложнений, таких как аваскулярный некроз головки бедренной кост
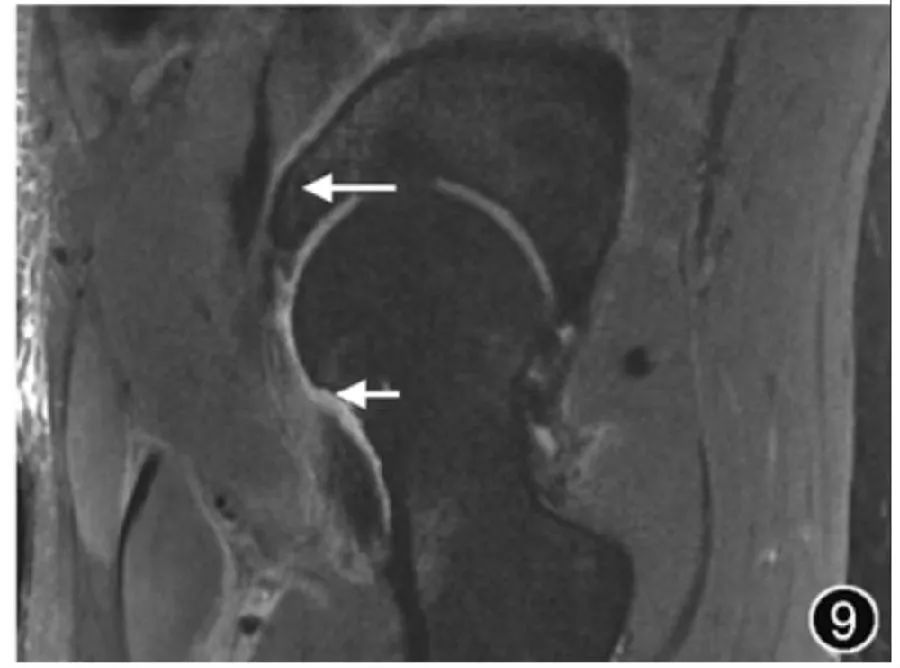
Рисунок 9. МРТ-изображение после операции по поводу импинджмента бедра. Корональная Т2-ВИ показывает ход винта вертлужной впадины (длинный ↑) и локальный дефект кости в головке и шейке бедренной кости (короткий ↑), а также отек окружающих мягких тканей.
Рекомендации:
Группа по остеоартриту отделения радиологии Китайской медицинской ассоциации. Экспертный консенсус по МРТ-обследованию и диагностике тазобедренного сустава [J]. Китайский журнал радиологии, 2024, 58 (1): 18-24. DOI: 10.3760/cma.j.cn112149-. 20231012-00286.
Заявление: Эта статья взята из профессиональных журналов и книг и полностью составлена редактором журнала Orthopedics Online. Если есть какие-либо проблемы с авторскими правами, свяжитесь с нами.
Предыдущий: Пересмотр показаний к одномыщелковому эндопротезированию коленного сустава
Следующая страница: Как восстановить повреждение мениска без степлера?