Переломы лодыжки являются третьим по распространенности переломом у пожилых людей после переломов бедра и лучевой кости.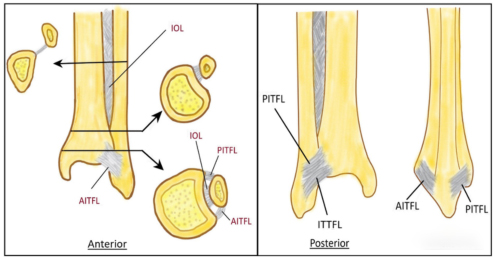
Переломы лодыжки сами по себе не являются классическими остеопорозными травмами; однако бималлеолярные и трехлодыжечные переломы у пожилых пациентов соответствуют критериям остеопоротических переломов. Лечение переломов лодыжки у пожилых людей требует специального лечения.
1. Возрастные изменения оказывают решающее влияние на исход травмы голеностопного сустава
Помимо старения костей и остеопороза у пожилых пациентов по сравнению с более молодыми решающее влияние на лечение и исход травм голеностопного сустава оказывают возрастные изменения периферических нервов, кровеносных сосудов и мягких тканей. Это может привести к частым осложнениям, таким как нарушение заживления ран, некроз и отказ имплантата.
Кроме того, нарушения питания и сосудистые заболевания, а также тонкая текстура кожи у пожилых людей могут способствовать осложнениям мягких тканей.
2. Каковы различные механизмы травмы при переломах лодыжки у пожилых людей?
По сравнению с более молодыми пациентами, пожилые пациенты обычно страдают от низкоэнергетических травм, в первую очередь от падений дома. У пожилых пациентов часто наблюдаются более сложные переломы, многосегментные переломы.
У пациентов старше 60 лет высока доля пронационно-абдукционных переломов III типа по Лауге-Хансену, причем эти переломы считаются крайне нестабильными (ниже).
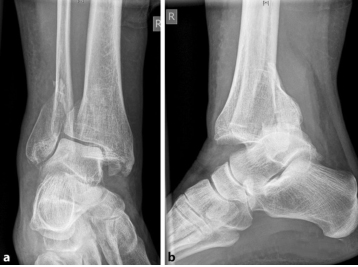
3. Каковы различия в диагностике переломов голеностопного сустава у пожилых?
Предварительный диагноз требует большего, чем просто результаты исследования скелета. Необходимо обратить внимание на наличие сопутствующих заболеваний, таких как сахарный диабет, заболевания периферических сосудов, остеопороз, неврологический дефицит, длительный прием лекарств (антикоагулянты, кортикостероиды) и уровень активности до травмы, поскольку эти параметры имеют решающее влияние. о выздоровлении пациента. Визуализирующие исследования. Поскольку у пожилых пациентов часто обнаруживаются сложные модели переломов, рекомендуются дополнительные КТ-исследования. У пожилых пациентов сложные переломы лодыжки, подобные этому (рис. ниже), случаются в одном из четырех случаев. Окклюзионное заболевание периферических артерий обычно проявляется в пожилом возрасте, и адекватная перфузия нижних конечностей является предпосылкой для заживления ран и костей.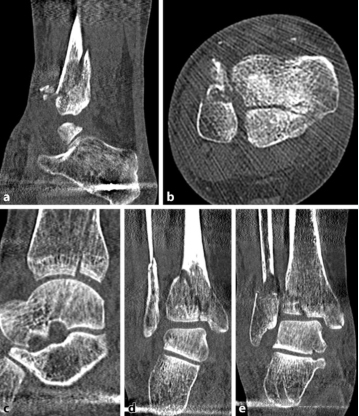
4. Каковы различные показания к лечению переломов лодыжки у пожилых людей?
Как и у более молодых пациентов, при возникновении подвывиха или вывиха требуется немедленное вправление, особенно учитывая хрупкость мягких тканей дистального отдела голени и возможные кожные дистрофические нарушения, которые могут возникнуть в старшем возрасте. Для последующей фиксации используется шина с хорошей набивкой и стабилизирующими условиями.
Окончательное лечение переломов лодыжки у пожилых людей остается спорным. Наиболее частыми осложнениями хирургического лечения являются нарушение заживления ран (7-13%), плохое заживление и глубокая инфекция (1%). К факторам риска послеоперационных осложнений относятся пожилой возраст, курение, сахарный диабет, остеопороз и другие местные факторы.
5. Каковы показания к хирургическому лечению?
Показания к хирургическому лечению во многом зависят от состояния мягких тканей. Принципы лечения переломов не отличаются от таковых у более молодых пациентов, то есть точная анатомическая репозиция и суставная поверхность, длина и ротационная стабилизация малоберцовой кости и т. д. Пожилым пациентам следует обратить внимание на использование неинвазивных хирургических методов и выбрать подходящий подход к разрезу. При нестабильных переломах рекомендуется использовать внешний фиксатор для фиксации до стабилизации мягких тканей и выполнять двухэтапную реконструкцию и ретенцию.
6. Меры предосторожности и техника хирургического лечения
1). С биомеханической точки зрения, имплантация заднелатеральной пластины малоберцовой кости и пластины заднелатеральной лодыжки посредством заднелатерального доступа может обеспечить более стабильную фиксацию при трехлодыжечных переломах.
2). Преимуществом заднелатерального доступа является хороший охват мягких тканей имплантата. (Следующий рисунок).
3). Заднелатеральная пластина малоберцовой кости позволяет фиксировать более длинные винты к дистальному бикортикальному каналу, не проникая в сустав, тем самым обеспечивая большую стабильность. Стягивающие винты также можно имплантировать поперек линии перелома для повышения стабильности.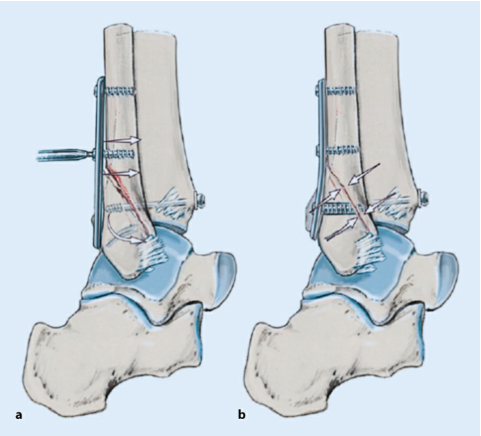
Техника фиксации пластин. Пластина сначала фиксируется к проксимальному сегменту малоберцовой кости (а), а затем ввинчивается стягивающий винт в качестве инструмента дистальной редукции (б). ПРИМЕЧАНИЕ. Убедитесь, что пластина не достигает верха малоберцовой кости, чтобы не раздражать малоберцовое сухожилие.
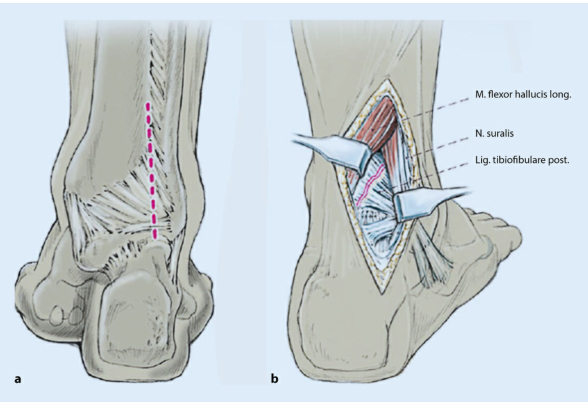
разрез кожи
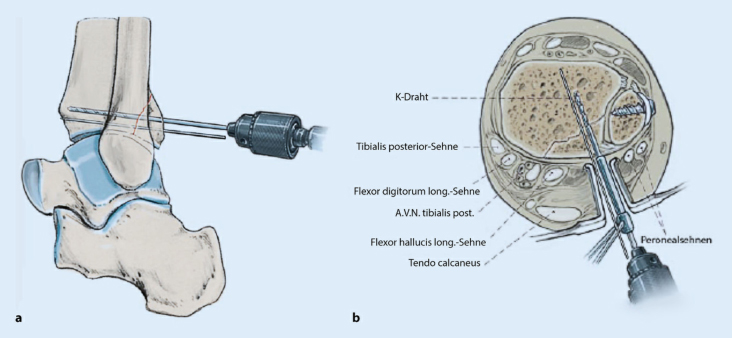
Используйте винты и шайбы для фиксации костных фрагментов в соответствии с их диапазоном размеров.
4). Для повышения стабильности отличных результатов можно добиться, используя крючковые пластины в сочетании с большеберцово-малоберцовыми винтами. Некоторые врачи рекомендуют комбинацию двух пластин: одной дорсальной и одной латеральной, чтобы повысить стабильность при многофрагментарных переломах.
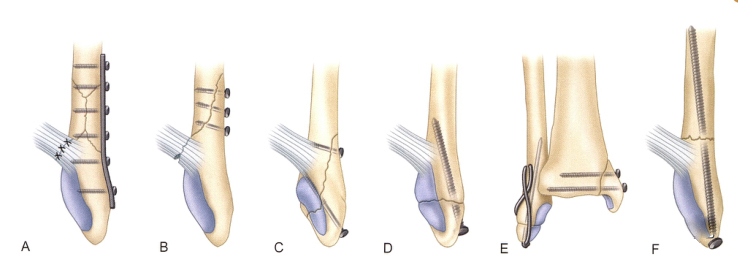
5). Малоберцовый интрамедуллярный стержень обеспечивает минимально инвазивный и сохраняющий мягкие ткани вариант стабильной фиксации. Он имеет низкую частоту осложнений, таких как ухудшение заживления ран или инфекция, хорошую функцию и высокую удовлетворенность пациентов. Недостаток заключается в том, что анатомическое вправление не всегда может быть достигнуто, и из-за входа гвоздя может произойти частичное повреждение пяточной связки на кончике малоберцовой кости.
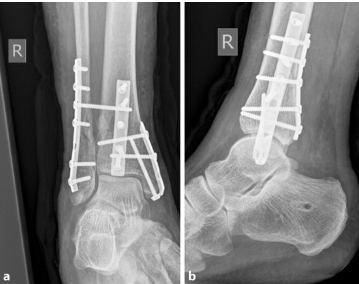
6). Стабилизация медиальной лодыжки особенно сложна в костях, пораженных остеопорозом. Пожилые пациенты чаще страдают переломами медиальной лодыжки, чем молодые пациенты. Натяжные ленты показали лучшие результаты при остеопорозе костей, небольших фрагментах или отрывных переломах; бикортикальные стягивающие винты большеберцовой кости также привели к большей стабильности и лучшим рентгенологическим и клиническим результатам; также доступна крючковая пластина, которая может обеспечить лучшие результаты и стабильность, особенно у пожилых пациентов (изображение ниже).
7. Меры предосторожности при послеоперационном уходе
Основными целями лечения переломов голеностопного сустава у пожилых пациентов являются восстановление прежнего уровня подвижности и активности, а также поддержание хорошей функции голеностопного сустава. Пассивно-активную мобилизацию голеностопного сустава следует проводить как можно раньше. Последующее лечение зависит от мягких тканей и качества кости. В целом рекомендуется тщательное клиническое и радиологическое наблюдение, чтобы обеспечить раннее выявление осложнений и своевременное вмешательство. Рентгенологические исследования и исследования мягких тканей рекомендуется проводить каждые 14 дней, особенно при консервативном лечении и у пациентов с диабетом.
Отказ от ответственности: эта статья взята из профессиональных журналов и книг и отредактирована Orthopedic Garden. Если у вас есть какие-либо проблемы с авторскими правами, пожалуйста, свяжитесь с нами.