Межвертельные переломы являются распространенной ортопедической травмой, которая влечет за собой значительную заболеваемость пациентов и затраты для системы здравоохранения. Хирургическая фиксация является основным методом лечения. Хирургическое вмешательство в течение 48 часов после травмы снижает смертность. Несмотря на достижения в дизайне имплантатов и минимально инвазивных методах, процент неудач остается на уровне 9–16%. Хотя риск неудачи является многофакторным, оптимизация факторов, связанных с хирургом, имеет решающее значение.
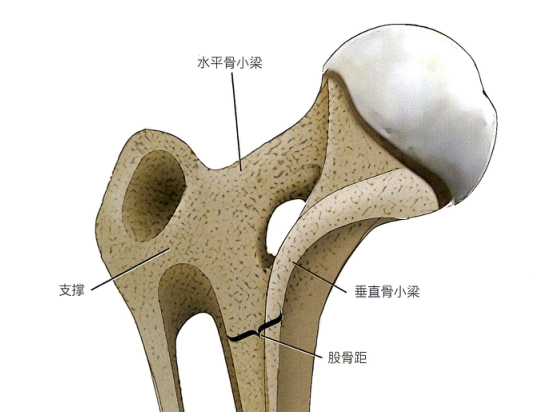
Оптимизация фиксации перелома вертела требует нескольких ключевых шагов:
1. Предоперационное планирование
Для оценки морфологии перелома необходима специализированная рентгенография бедра. Хотя взаимосвязь между кончиком большого вертела и центром головки бедренной кости обычно копланарная, переднезадняя рентгенограмма таза или контралатеральная рентгенограмма бедра может помочь оценить нативную анатомию и потенциальный вальга-тазик или варум тазика (coxa vara) (нормальная диафиз шейного отдела). угол на картинке ниже, B coxa valgus, C coxa varus)
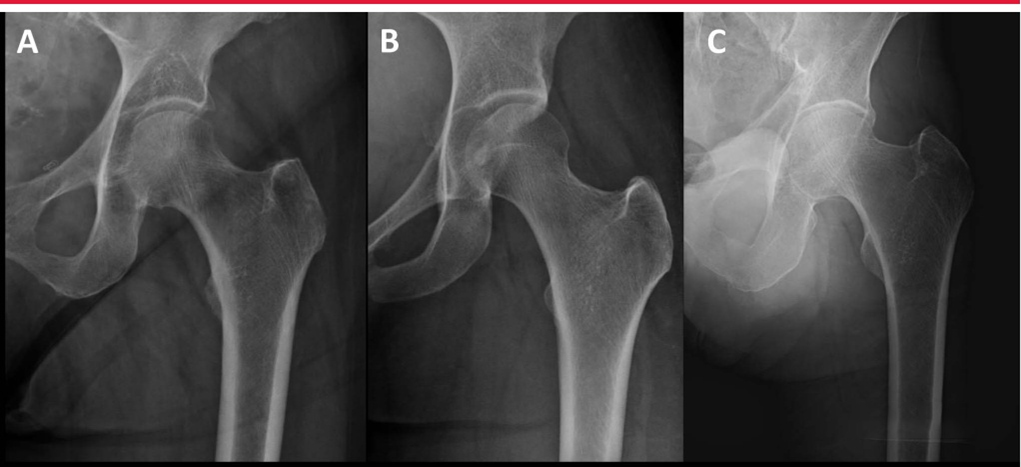
Тракционные рентгенограммы внутренней ротации особенно полезны при предоперационном планировании. Khurana и соавт. продемонстрировали, что тракционные рентгенограммы с внутренней ротацией значительно улучшают диагностическую точность, надежность и согласованность между наблюдателями при классификации переломов проксимального отдела бедренной кости. Кроме того, предоперационные тракционные рентгенограммы могут помочь хирургу определить, когда маневры закрытой репозиции будут успешными (рис. 2).
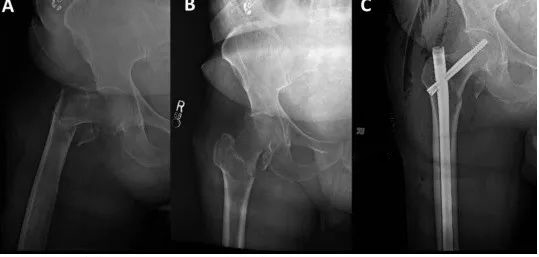
2. Определить вид травмы при тяжелых межвертельных переломах.
Оптимальное лечение «нестабильных» межвертельных переломов бедренной кости остается спорным. В недавней литературе предполагается, что переломы А2 АО/ОТА из-за значительного заднемедиального измельчения можно лечить с помощью экстрамедуллярных или интрамедуллярных устройств, но степень успеха неопределенна. Напротив, переломы типа А3 с расширением латеральной стенки требуют интрамедуллярной фиксации. Несколько исследований показали, что для успешного лечения межвертельных переломов экстрамедуллярными имплантатами необходима неповрежденная латеральная стенка. Hsu и соавт. продемонстрировали, что толщина боковой стенки менее 20,5 мм является надежным предиктором послеоперационного перелома боковой стенки. В последнем 14-м издании «Ортопедической хирургии Кэмпбелла» также четко говорится: «При нестабильных межвертельных переломах (переломы А3 и некоторые переломы А2) лучшим лечением является использование интрамедуллярной фиксации гвоздями. (п2635)
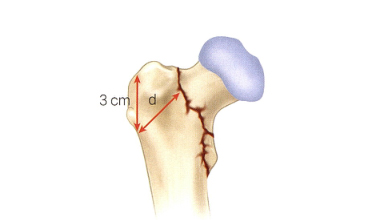
Примечание: Диаграмма толщины боковой стенки. На рентгенограмме переднезаднего снимка в качестве ориентира используют 3 см ниже безымянного узла большого вертела, а затем проводят прямую линию под углом 135° к диафизу бедренной кости. линия перелома — толщина боковой стенки (в миллиметрах)
Реверсивные межкарцеральные переломы представляют особые трудности при репозиции и имплантации. Необходимо проводить различие между высокоэнергетическими и низкоэнергетическими переломами вертела, поскольку эти переломы «выглядят» по-разному (изображение ниже). В то время как низкоэнергетические переломы можно успешно лечить с помощью закрытой репозиции на операционном столе, высокоэнергетические переломы часто требуют чрескожной или открытой репозиции.
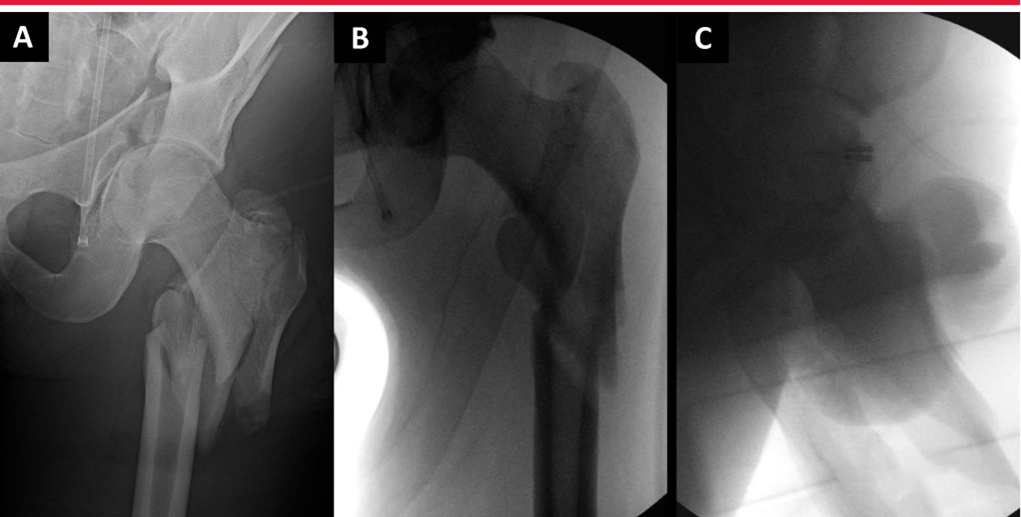
Боковая рентгеноскопия левого бедра показывает значительное смещение фрагментов перелома, несмотря на адекватную тракцию и ротацию на операционном столе для переломов.
3. Выберите правильный имплантат
Лечение переломов вертела бедра развивалось вместе с изменениями в конструкции имплантатов. Целостность боковой стенки является наиболее важным фактором, определяющим выбор имплантата. Хотя подвертельные переломы чаще всего лечат с помощью длинных интрамедуллярных имплантатов, также можно использовать пластины-лезвия и проксимальные фиксирующие пластины бедренной кости. Показания к использованию коротких и длинных гвоздей при лечении межвертельных переломов противоречивы, и недавние исследования показали, что частота переломов при использовании двух имплантатов сопоставима, тогда как преимущества коротких гвоздей заключаются в сокращении времени операции и уменьшении кровопотери. Короткий стержень позволяет избежать потенциального несоответствия бедренной дуги и кортикальной перфорации длинному стержню. Морфология перелома является важным фактором, который следует учитывать при выборе длины ногтя. Длинные гвозди могут быть более подходящими для лечения обратных межвертельных и подвертельных переломов.
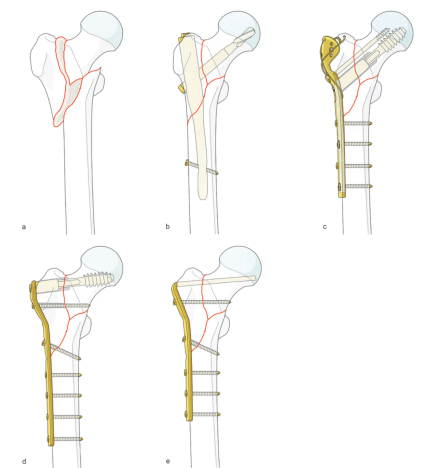
Использование спиральных лезвий или винтов для стабилизации краниального отдела позвоночника остается еще одной темой дискуссий при разработке имплантатов. Сторонники спирального лезвия подчеркивают его способность предотвращать ротационную деформацию и одновременно уменьшать потерю костной массы, в то время как сторонники винтовой имплантации приводят доводы в пользу его повышенной биомеханической прочности. Предпочтительным методом авторов является цефаломедуллярная фиксация с помощью стягивающих винтов.
4. Получите и оцените соответствующие рентгеноскопические изображения.
Интраоперационная рентгеноскопия обычно используется для оценки репозиции и фиксации перелома. Чтобы оценить рентгеноскопические изображения во время фиксации перелома, необходимо понимать взаимоотношения проксимальных отделов интактной бедренной кости и то, как они изменяются в зависимости от положения рентгеноскопического луча, положения ноги и нормальных анатомических изменений. Изображения проксимального отдела бедренной кости показывают стандартное соотношение между кончиком вертела и центром головки бедренной кости. Когда проксимальный отдел бедренной кости поворачивается наружу, угол оси шейки бедренной кости увеличивается, и шейка бедренной кости укорачивается (изображение ниже).
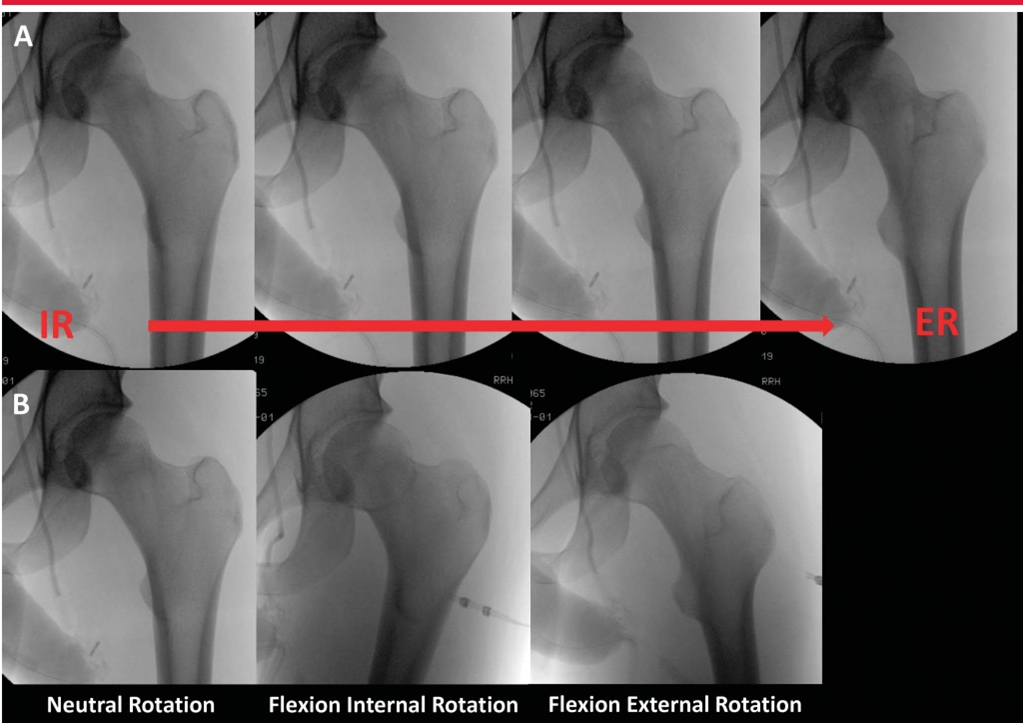
Рентгенограмма показывает рентгеноскопическое изображение того же бедра в прямой проекции от внутренней ротации (IR) до наружной ротации (ER). Обратите внимание на изменение контура бедра с IR на ER. Обратите внимание на внешний вид угла шеи и диафиза, когда он меняется от сгибания/IR к сгибанию/наружной ротации. Аналогично, сгибание и разгибание бедра может значительно изменить перспективу угла оси шейного отдела. В исследовании Bhashyam et al., сгибание, разгибание и ротация бедра оказывали синергетический эффект на измерение NSA.Когда сгибание и разгибание бедра находились в пределах 10° от нейтрального положения, ошибка измерения была минимальной. Поскольку пораженный тазобедренный сустав имеет тенденцию сгибаться и вращаться внутрь, это может создать иллюзию увеличения варусности.
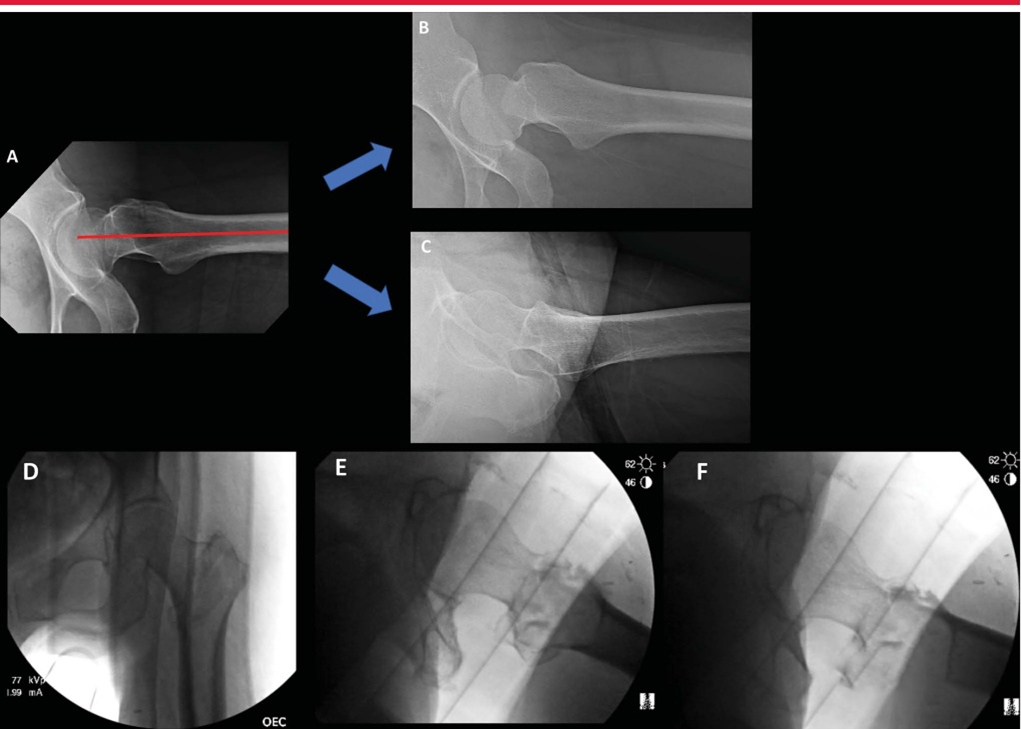
Интраоперационная боковая рентгеноскопия бедра для оценки репозиции и имплантата. А. Боковое изображение, наиболее подходящее для имплантата, демонстрирующее коллинеарность головки, шейки бедренной кости и оси бедренной кости. Б. Боковая рентгенограмма того же тазобедренного сустава во внутренней ротации. C: Повернутое наружу боковое изображение того же бедра, оптимальное для оценки переднемедиальной кортикальной поддержки и репозиции вертельных переломов. D–F: интраоперационные рентгеноскопические изображения, полученные в положении лежа на столе для переломов, показывающие вид в прямой проекции (D), боковой вид имплантата (E) и боковой репозиции (F).
5. Выполняйте безопасные открытые или чрескожные доступы.
Для достижения идеального латерального положения С-дугу можно разместить в плоском горизонтальном положении, а затем повернуть («радугой вверх») примерно на 15°, чтобы она соответствовала естественной антеверсии пациента и выровняла головку и шейку бедренной кости (изображение ниже)). .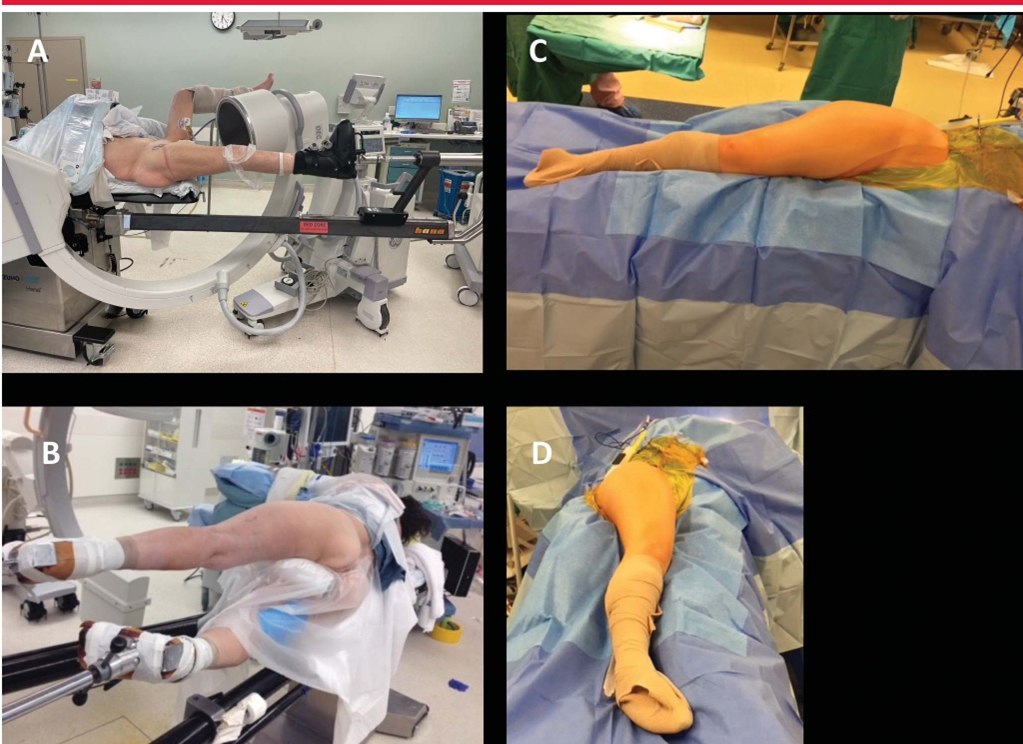
Хотя большинство низкоэнергетических околовертельных переломов можно лечить закрытой репозицией, при некоторых высокоэнергетических повреждениях можно использовать открытый доступ Уотсона-Джонса или субфеморальный доступ. Метод Уотсона-Джонса обычно используется для лечения межвертельных и околовертельных переломов основания шеи.
6. Добиться и поддерживать репозицию переломов.
Пораженную конечность обычно укладывают в положение лежа на операционном столе для переломов, для достижения репозиции проводят вытяжение и внутреннюю ротацию на 15°. Полезно использовать контралатеральную неповрежденную конечность в качестве контроля, располагая надколенник по центру и ипсилатеральную рентгеноскопическую проксимальную часть бедренной кости в качестве эталона. Критическая оценка рентгенологической редукции требует оценки переднемедиальной кортикальной поддержки. Поскольку при околовертельных переломах пяточная часть бедренной кости часто разрушается и раздробляется, переднемедиальный кортикальный контрфорс обеспечивает окончательную структурную фиксацию телескопических фрагментов перелома. С точки зрения AP анатомическая или позитивная переднемедиальная кортикальная поддержка уменьшает контролируемый коллапс перелома.
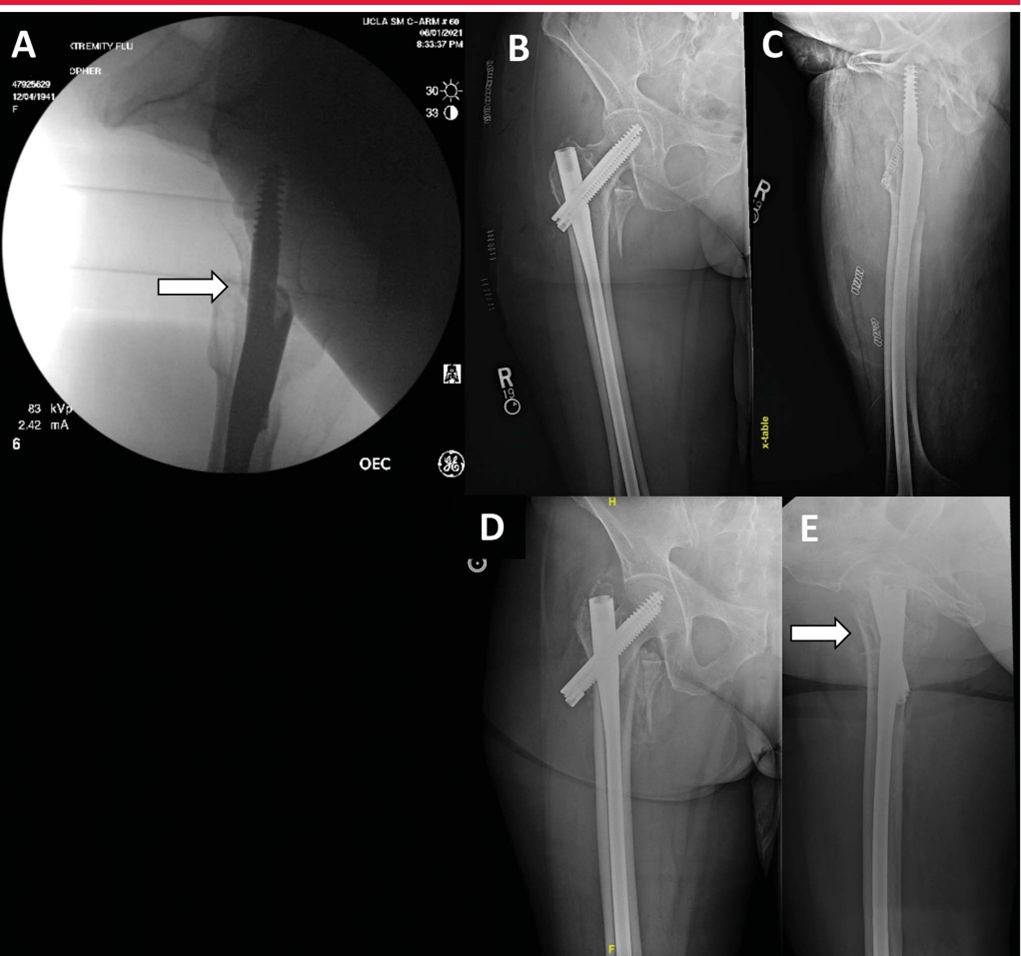
Вид с боковой редукцией показывает переднемедиальную кортикальную поддержку (стрелка). B: Послеоперационное AP-изображение, показывающее выравнивание кортикального слоя. C: Послеоперационное боковое изображение демонстрирует деформацию переднемедиальной кортикальной опоры. D-E, AP и боковые проекции показывают значительный коллапс (стрелка) через 6 недель после операции.
Латеральная анатомическая репозиция может быть затруднена, возможно, из-за сильных ограничений подвздошно-бедренной связки. Предотвращает смещение шейки бедра вперед. Техника, которую можно использовать, заключается в размещении спиц Шанца спереди назад вдоль медиальной и нижней части шеи. Это позволяет поднять переднемедиальную кортикальную опору до анатомической редукции и/или положительной редукции.
7. При необходимости используйте вспомогательные инструменты сброса.
Для репозиции переломов доступны различные вспомогательные методы и инструменты, в том числе заостренные редукционные щипцы, серкляжные проволоки, костные крючки, толкатели шариковых штифтов, коллинеарные щипцы и уникортикальные пластины (изображение ниже).
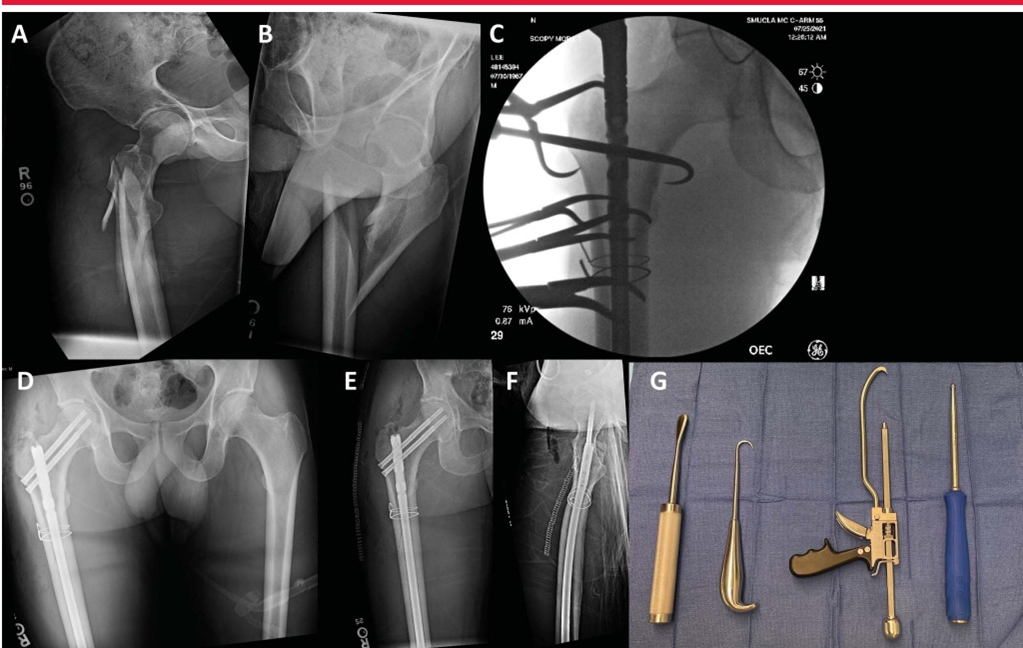
A и B: травма передне-заднего отдела и боковые рентгенограммы правого бедра, показывающие оскольчатый перелом вертела бедра. C: рентгеноскопическое изображение, показывающее многоточечные редукционные зажимы и серкляжные проволоки, используемые для репозиции. D, AP таз демонстрирует хорошую репозицию околовертельного перелома после операции. E, AP послеоперационное изображение показывает хорошее уменьшение перелома и размещение реконструктивных гвоздей. F: На боковом снимке хорошо позиционированный и хорошо репонированный перивертельный перелом бедра. G: показаны вспомогательные инструменты для чрескожной редукции, включая (справа налево) Кобба, костный крючок, коллинеарные щипцы и шариковый толкатель.
8. Выполните правильную установку имплантата.
Оптимальное положение внутренней фиксации имеет решающее значение для поддержания редукции переломов и снижения риска неудачи внутренней фиксации. Отверстия, в частности, могут существенно повлиять на общее корональное и сагиттальное расположение переломов.Интрамедуллярные устройства для лечения околовертельных переломов могут привести к неправильной репозиции имплантата. Предпочтительный подход состоит в том, чтобы совместить длинную ось имплантата с осью бедренной кости, чтобы избежать неправильного варусного вправления, которое обычно находится медиальнее кончика вертела. Для совмещения с бедренным каналом в сагиттальной плоскости начальная точка должна находиться примерно на 5 мм кзади от верхушки вертела, чтобы обеспечить его смещение вперед. При подвертельных переломах особенно важно не начинать сагиттальную плоскость слишком кпереди. Биомеханические и клинические исследования в целом сходятся во мнении, что подходящее положение винта или спирального лезвия должно находиться в середине латерального положения, среднем или нижнем положении АП-позиции.
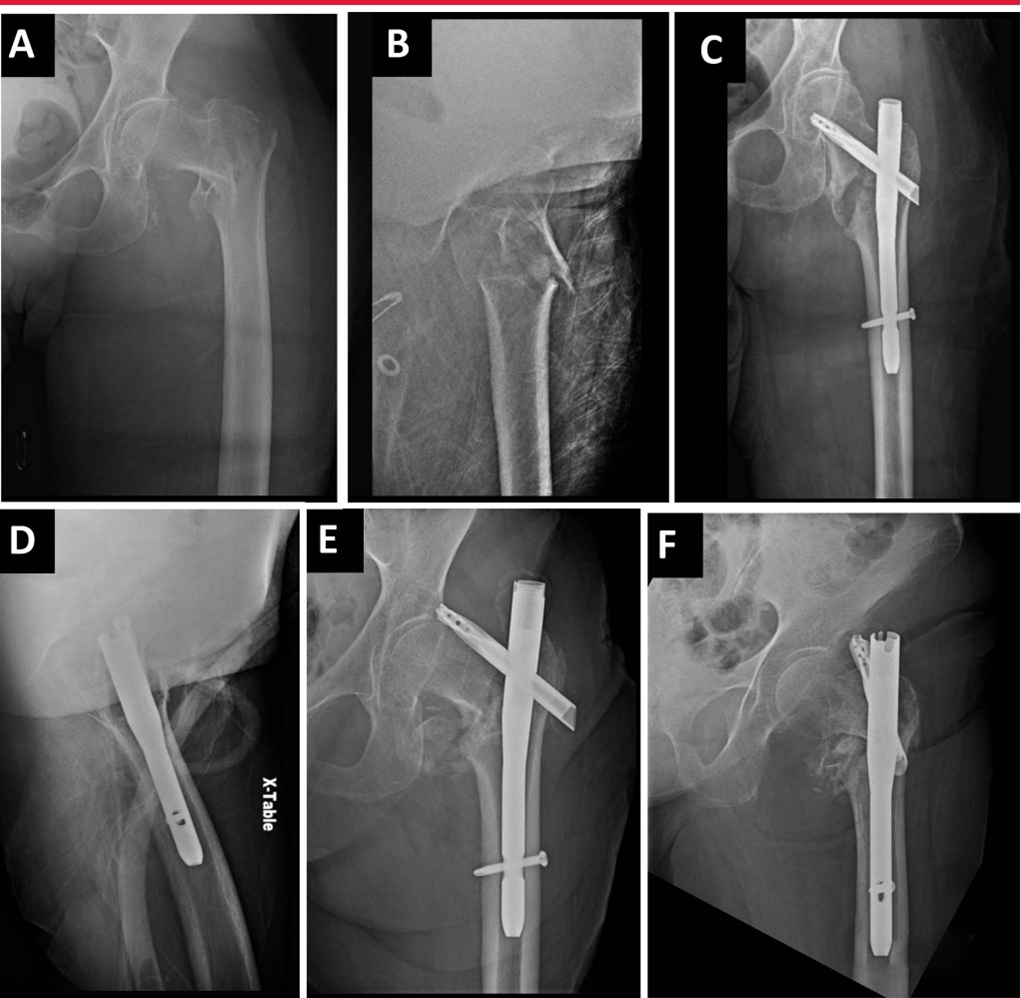
А, рентгенограмма: 74-летняя женщина с межвертельным переломом бедра слева. Б. На боковом снимке — оскольчатый межвертельный перелом бедренной кости. C: Послеоперационное AP-изображение показывает вальгусное уменьшение и неправильное расстояние между кончиками пальцев. D: Послеоперационное боковое изображение показывает большее расстояние между концами. E, AP-изображение через 6 недель после операции: коллапс варусной ткани и спиральный разрез лезвием. F: Боковой снимок через 6 недель после операции: разрез спиральным лезвием.
Отказ от ответственности: эта статья взята из профессиональных журналов и книг и отредактирована Orthopedic Garden. Если у вас есть какие-либо проблемы с авторскими правами, пожалуйста, свяжитесь с нами.