Межвертельные переломы бедренной кости чаще встречаются у пожилых людей, чаще всего вызваны травмой, причем возраст дебюта составляет от 66 до 76 лет. Методы лечения межвертельных переломов делятся на две категории: консервативное лечение и хирургическое лечение. В настоящее время предпочтительным методом лечения межвертельных переломов является хирургическое вмешательство. Хирургическое лечение межвертельных переломов преимущественно включает интрамедуллярную фиксацию и экстрамедуллярную фиксацию. Экстрамедуллярная фиксация представлена динамическими бедренными винтами (ДВС). Этот метод более стабилен в фиксации отломков перелома, но операционная травматичность велика и антиротационный эффект невелик. Интрамедуллярная фиксация в основном использует антиротацию проксимального бедренного стержня (PFNA) с использованием минимально инвазивной редукции, которая имеет преимущества короткого времени операции, небольшого повреждения местной системы кровообращения и небольшого количества послеоперационных осложнений.
Исследования показали, что система PFNA полезна для восстановления положения нижних конечностей и является наиболее надежным методом интрамедуллярной фиксации на этом этапе. Однако благодаря энергичному продвижению Международной ассоциации внутренней фиксации и ее широкому клиническому применению некоторые ученые обнаружили, что после PFNA наблюдаются варусная деформация тазика, иссечение спирального лезвия и интрамедуллярный перелом гвоздя. Они также проанализировали их неудачи и пришли к выводу, что некоторые факторы риска. , но сводка факторов риска, связанных с неудачей внутренней фиксации, не является исчерпывающей. В этой статье будут рассмотрены текущие исследования неудач внутренней фиксации PFNA при лечении межвертельных переломов, а также рассмотрены соответствующие факторы риска, чтобы обеспечить справочную информацию и основу для правильного клинического применения PFNA при лечении межвертельных переломов.
1. Хирургический метод и послеоперационное лечение.
После общей анестезии или спинальной анестезии пациент лежит на спине на вытяжной кровати, пораженная конечность согнута в бедре на 20°, приведена и ротирована внутрь. Тракционный стол используется для репозиции под рентгеноскопией, а выталкивающий стержень, костный крючок, спица Киршнера и т. д. используются для репозиции во время операции. Некоторые невправимые переломы требуют небольшого разреза и открытой репозиции во время операции. После того, как репозиция окажется удовлетворительной, внутреннюю фиксацию PFNA устанавливают в соответствии со стандартными процедурами, и операцию завершают после подтверждения рентгеноскопией С-дуги. Пациенты регулярно получали профилактическое лечение антибиотиками в течение 48 часов после операции. Некоторым пациентам с инфекциями других частей тела требовался полный курс антибиотиков. Все пациенты регулярно получали лечение против остеопороза и антикоагулянтов. Пациенту рекомендуется выполнять изометрические упражнения на квадрицепсы на второй день после операции, а также выполнять частичные упражнения с нагрузкой на костыли через 4–6 недель после операции. Пациент может полностью переносить вес без костылей до заживления перелома. обзор.
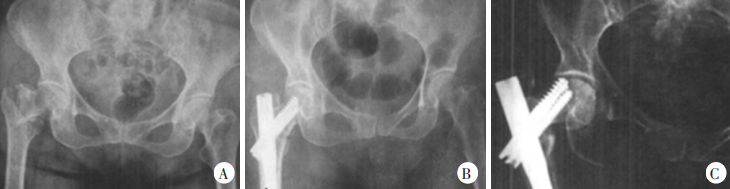
Рисунок 1. Пациентка, 65 лет, в результате дорожно-транспортного происшествия получила межвертельный перелом бедренной кости справа. А. На рентгенограмме переднезаднего отдела: межвертельный перелом бедренной кости, IV тип, нестабильный перелом. Б. Рентгенограмма переднезаднего отдела через 7 дней после операции. рентгенограмма показала, что перелом хорошо репонирован, внутренняя фиксация стабильна. C. На переднезадней рентгенограмме через 12 месяцев после операции выявлена варусная деформация тазика;
2. Результаты
Виды нарушения внутренней фиксации у пациентов включали: ① спирально-ножевой разрез проксимального отдела бедренной кости в 13 случаях ② разрыв внутренней фиксации в 2 случаях;
③Один случай несращения перелома, вызванного выдергиванием гвоздя спиральным лезвием;
Одномерный анализ показал, что пол и остеопороз не оказали существенного влияния на частоту несостоятельности внутренней фиксации (P>0,05), но нестабильные переломы, TAD более 25 мм, послеоперационный варус тазика, перелом боковой стенки и неправильное положение спирального лезвия Идеально и различная степень редукции может существенно повлиять на частоту неудач внутренней фиксации.
Категориальные переменные со статистически значимыми различиями в одномерном анализе были включены в логистический множественный регрессионный анализ. Результаты показали, что послеоперационный варус тазика и перелом боковой стенки были факторами риска неудачи внутренней фиксации после фиксации межвертельных переломов PFNA.
3. Обсуждение факторов риска неудачи внутренней фиксации после операции PFNA.
Факторы риска, которые приводят к неэффективности PFNA при лечении межвертельных переломов, в настоящее время являются горячей темой в исследованиях переломов бедра. Анализ факторов риска, которые приводят к неэффективности внутренней фиксации после PFNA, заключается в следующем:
1. Пожилой возраст.
Возможными причинами послеоперационной недостаточности внутренней фиксации у пациентов являются:
① Пожилые пациенты имеют плохую способность организма к компенсаторному восстановлению и имеют больше сопутствующих заболеваний. Они склонны к множественным послеоперационным осложнениям, приводящим к нарушению внутренней фиксации.
② У пожилых пациентов чаще развивается остеопороз, что косвенно увеличивает риск нарушения внутренней фиксации.
③Мышечная сила, качество и функции у пожилых пациентов снижаются, а различные мышечные способности дополнительно снижаются из-за послеоперационной боли. Пластичность кости проксимального отдела бедренной кости во время послеоперационной нагрузки ухудшается, а нагрузка на имплантат увеличивается, что приводит к повреждению внутренних органов. фиксация скорее всего не удастся.
2. Слишком высокий индекс массы тела:
пациенты со слишком высоким индексом массы тела (ИМТ) имеют более высокий риск переломов. Анализируются конкретные причины:
① Пациенты с более высоким ИМТ несут большую нагрузку на вертел бедренной кости. По сравнению с людьми нормального веса в определенной степени изменяется механическое воздействие внутренней фиксации (режущее воздействие спирального лезвия на головку бедра).
② Фактор некроза опухоли и воспалительные факторы выше у людей с ожирением, чем у людей, не страдающих ожирением. Эти факторы могут стимулировать активность остеокластов и в разной степени ингибировать заживление переломов. ③Местное натяжение и другие причины во время операции могут вызвать более серьезное повреждение мягких тканей у пациентов с ожирением.
④ У пациентов с ожирением более толстая подкожная жировая клетчатка и плохое местное кровоснабжение, что в определенной степени влияет на нормальное заживление.
3. Комбинированные соматические заболевания:
У пожилых пациентов сочетаются одно или несколько соматических заболеваний, причем эти соматические заболевания не только увеличивают риск межвертельных переломов, но и оказывают существенное влияние на заживление переломов. Проанализируйте причины:
① Пожилые пациенты в сочетании с соматическими заболеваниями. заболеваний, возникает много осложнений после внутренней фиксации, а реабилитационные упражнения невозможно провести вовремя после операции.
② Пациенты с заболеваниями эндокринной системы быстрее теряют минералы костной ткани, что усугубляет остеопороз или продлевает время выздоровления.
③Большинство пациентов с неврологическими заболеваниями имеют плохую координацию и чаще падают после операции.
Поэтому для пациентов с соматическими заболеваниями интенсивный послеоперационный уход и лечение соматических заболеваний имеют решающее значение для прогноза переломов.
4. В сочетании с остеопорозом.
Исследования показали, что остеопороз, особенно тяжелый остеопороз, не только увеличивает вероятность переломов, но и значительно увеличивает вероятность неудачи внутренней фиксации после операции. Причины анализируются следующим образом:
① Потеря костной массы у пациентов. при остеопорозе Содержание кальция в матриксе и кости снижается, микроструктура кости ухудшается, а время заживления переломов больше, чем у нормальных людей.
② Большинство переломов у пациентов с остеопорозом являются оскольчатыми, а качество интраоперационного выравнивания оставляет желать лучшего, что увеличивает вероятность послеоперационной деформации бедра.
③ У больных остеопорозом изменяются структура и биомеханические свойства костной ткани, что приводит к снижению силы удержания интрамедуллярного стержня в кортикальном слое кости, увеличению риска ослабления внутренней фиксации.
④У пациентов с тяжелым остеопорозом увеличение костномозговой полости приводит к уменьшению степени соответствия интрамедуллярного стержня костномозговой полости, что также увеличивает риск расшатывания интрамедуллярного стержня.
⑤ После внутренней фиксации у пациентов с остеопорозом повышается риск рефракции из-за аномальных внешних сил.
5. Нестабильный перелом.
Некоторые исследования полагают, что нестабильный межвертельный перелом является фактором риска нарушения внутренней фиксации PFNA, что может быть связано с:
① Нестабильным переломом, плохим послеоперационным качеством выравнивания конца перелома и длительным временем заживления перелома.
② Калькар бедренной кости не может нормально выдерживать сжимающую нагрузку, что приводит к увеличению нагрузки на внутреннюю фиксацию и повышенному риску варусной деформации тазика или интрамедуллярного разрыва стержня.
③Формирование нестабильных переломов тесно связано с плотностью кости. Большинство нестабильных переломов имеют низкую плотность кости, что также увеличивает риск нарушения внутренней фиксации PFNA.
6. Плохое качество интраоперационной репозиции:
Исследования показали, что плохое качество репозиции переломов во время операции является фактором риска неудачи внутренней фиксации, что может быть связано с:
①Качество репозиции зависит от типа перелома. У большинства пациентов с плохой репозицией наблюдаются более сложные типы переломов и худший прогноз.
② Качество репозиции перелома плохое, изменяется угол шейки диафиза, увеличивается местное напряжение внутренней фиксации и увеличивается вероятность вырезания спирального лезвия.
7. Расстояние шпиля слишком велико:
Исследования показали, что латеральная стенка, как продолжение большого вертела бедренной кости, не менее важна для стабильности бедренного межвертельного пространства. При нарушении целостности латеральной стенки снижается способность латеральной стенки поддерживать головку бедренной кости. кость шеи будет ослаблена, а костный мозг поврежден. Локальная сила на внутреннем стержне увеличивается, что увеличивает риск послеоперационной неудачи PFNA. Таким образом, PFNA не рекомендуется в качестве метода первого выбора для пациентов с межвертельными переломами и тяжелой фрагментацией боковой стенки.
8. Внешняя стенка тоньше:
Толщина латеральной стенки чрезвычайно важна для стабильности межвертельных переломов. Она является важным компонентом в определении прогноза внутренней фиксации переломов и в настоящее время является спорным предметом исследований. Хотя у некоторых ученых есть разногласия по поводу метода измерения боковой стенки, большинство ученых сходятся во мнении, что у пациентов с тонкими боковыми стенками чаще возникает разрыв боковой стенки во время или после операции, что, в свою очередь, влияет на эффективность внутренней фиксации межвертельных переломов. Однако в настоящее время существует множество противоречивых сообщений о критическом значении толщины боковой стенки. Уровень доказательной медицины в большинстве исследований низок, и все еще необходимы дальнейшие исследования с помощью высококачественных клинических исследований с большими выборками.
9. Заднемедиальная стенка неполная:
В 1949 г. Эванс предложил концепцию медиальной стенки. С развитием анатомии было подтверждено, что заднемедиальная стенка бедренного межвертельного пространства состоит из пяточной кости бедренной кости и малого вертела. целостность ключевой части, противостоящей варусу, тесно связана со стабильностью перелома, то есть чем серьезнее повреждение заднемедиальной стенки, тем хуже стабильность. перелома. Травма заднемедиальной стенки является важным основанием для классификации некоторых межвертельных переломов. Исследования показали, что степень повреждения медиальной стенки тесно связана с несостоятельностью внутренней фиксации межвертельных переломов. Как эффективно восстановить биомеханическую стабильность верхнего отдела бедренной кости, до сих пор не существует более унифицированного и эффективного клинического метода.
Таким образом, пожилой возраст, высокий ИМТ, комбинированные заболевания, комбинированный остеопороз, нестабильные переломы, плохая интраоперационная репозиция переломов, чрезмерный TAD, неполная латеральная стенка большого вертела, тонкая латеральная стенка и неполная заднемедиальная стенка. Целостность является фактором риска внутреннего нарушение фиксации после лечения межвертельных переломов методом PFNA. Хотя PFNA имеет много преимуществ перед другими методами фиксации, все же следует уделять внимание факторам высокого риска, которые приводят к ее неудаче.
① При нестабильных межвертельных переломах с тяжелым остеопорозом во время первоначальной операции следует рекомендовать замену тазобедренного сустава.
② Лечение PFNA не рекомендуется пациентам с поврежденными межвертельными переломами боковой стенки.
③Для пациентов с нестабильными межвертельными переломами анатомическая репозиция должна находиться в контролируемых пределах.
④TAD можно контролировать в диапазоне 20–25 мм. Не обязательно находиться в определенном положении. Это позволяет избежать увеличения интраоперационной редукции, рентгеноскопии или повторного сверления, которые могут повредить кость из-за стремления к точному положению.
⑤Пациентам с серьезными заболеваниями следует сначала лечить сопутствующие заболевания и усилить послеоперационный уход и функциональные упражнения.
⑥Для пациентов с тяжелыми повреждениями внутренних и внешних стенок дефекты внутренних и внешних стенок необходимо устранить в соответствии с конституцией пациента.
В настоящее время, хотя было много сообщений о многих факторах, которые приводят к неудаче внутренней фиксации PFNA при лечении межвертельных переломов, мы должны осознавать, что причина неуспеха внутренней фиксации PFNA при межвертельных переломах не является единственной, но много переплетенных и взаимных факторов, вызванных воздействием. Очевидно, что он не является достаточно всесторонним и глубоким, чтобы анализировать или прогнозировать эффект PFNA при лечении межвертельных переломов только на основе одного фактора. Поэтому нам нужно больше литературы для дальнейшего изучения и подтверждения связи между этими сложными факторами, чтобы предоставить более полные и точные рекомендации.
Рекомендации
[1] Ван Сянь, Сунь Кэ, Линь Чжэньхуа и др. Анализ факторов, связанных с неудачей внутренней фиксации проксимального бедренного антиротационного интрамедуллярного стержня при лечении межвертельного перелома [J/OL, Chongqing Medicine, 1-7]. [29 марта 2024 г.]. http://kns.cnki.net/kcms/detail/ 20240321.1856.011.html.
[2] Ши Циюнь, Ли Уинь, Чжан Ин и др. Ход исследований факторов неудачи внутренней фиксации после антиротационного интрамедуллярного гвоздя в проксимальном отделе бедренной кости при лечении межвертельных переломов [J Orthopedics, 2020, 11(03): 262-266.
[3] Хуан Минхуэй, Сун Цзиньлян, Чэнь Яньцзюнь и др. Анализ факторов риска нарушения внутренней фиксации после динамических винтов тазобедренного сустава и интрамедуллярных стержней, препятствующих ротации проксимального отдела бедренной кости, при лечении межвертельных переломов у пожилых людей [J Китайский журнал]. костной и суставной хирургии, 2019, 12(10):791-795.
Отказ от ответственности: эта статья взята из профессиональных журналов и книг и отредактирована Orthopedic Garden. Если у вас есть какие-либо проблемы с авторскими правами, пожалуйста, свяжитесь с нами.